Грыжи межпозвоночных дисковТермин «грыжа диска» в настоящее время широко используется в повседневной практике невропатологами, нейрохирургами, ортопедами, рентгенологами, трактующими данные компьютерной томографии или магниторезонансного изображения позвоночника, мануальными терапевтами. Он хорошо известен больным и людям, интересующимся медициной. Однако трактовка понятия «грыжа», заимствованного из общей хирургии, применительно к патологии межпозвоночного диска весьма условна и неоднозначна, что вносит путаницу в оценку рентгенологической картины, клинических данных, результатов хирургических вмешательств, не говоря уже о том, что создается примитивное представление о возможности вправления грыжи диска, как это происходит, например, при паховой грыже. Поэтому, прежде чем излагать клинику данного синдрома, необходимо уточнить современную терминологию и ограничить рамки понятия «грыжа межпозвоночного диска». В широком смысле грыжа диска обозначает патологическое состояние, при котором фрагменты поврежденного пульпозного ядра выдавливаются через трещину в фиброзном кольце, вызывая его разрыв или выпячивание за физиологические границы, выпадают в позвоночный канал или, прободая замыкательную гиалиновую пластинку, проникают в тело позвонка. Основными причинами грыж дисков являются остеохондроз, травма или их сочетание. Если целость наружных волокон фиброзного кольца сохранена, его выбухание под действием секвестров дегенерированного пульпозного ядра обозначается термином «выпячивание (протрузия) диска». В норме существует физиологическое выпячивание диска, которое заключается в том, что наружный край фиброзного кольца под действием осевой нагрузки выступает за линию, соединяющую края соседних позвонков. Это выпячивание заднего края диска в сторону позвоночного канала хорошо определяется на миелограммах (выстояние, как правило, не превышает 3 мм). Физиологическое выпячивание диска усиливается при разгибании позвоночника, исчезает или уменьшается - при сгибании. Патологическая протрузия межпозвоночного диска отличается от физиологической тем, что распространенное или локальное выпячивание фиброзного кольца приводит к сужению позвоночного канала и не уменьшается при движениях позвоночника. Выпячивание диска считается значительно выраженным и клинически значимым, если оно превышает 25 % переднезаднего диаметра позвоночного канала или сужает канал до критического уровня (10 мм). Со временем выступающая в позвоночный канал часть диска подвергается Собственно термин «выпадение (пролапс), или грыжа, диска» применяется для обозначения случаев проникновения фрагментов или большей части пульпозного ядра через разрыв фиброзного кольца за его пределы или через поврежденную гиалиновую пластинку в тело позвонка. По направлению выпадения секвестра грыжи подразделяются на переднебоковые, которые Заднебоковые грыжи представляют наибольшую угрозу содержимому позвоночного канала. Срединные (медианные) грыжи часто имеют большие размеры, нередко прободают заднюю продольную связку, располагаясь эпидурально, изредка могут проникать и через твердую мозговую оболочку в субарахноидальное пространство. Возможно перемещение свободного секвестра в восходящем или нисходящем направлениях. Медианные грыжи сдавливают спинной мозг на шейном и грудном уровнях и конский хвост на поясничном и являются причиной тетра - или парапареза и тазовых нарушений. Они же в ряде случаев со временем осложняются реактивным асептическим воспалительным процессом в эпидуральном и субарахноидальном пространствах с хроническим болевым синдромом и полиморфными неврологическими симптомами выпадения. Типичные парамедианные грыжи на уровне двух нижних поясничных дисков вызывают компрессию соответственно корешков L5 или S1 в местах их выхода из дурального мешка. Крупные парамедианные грыжи являются причиной бирадикулярного синдрома с поражением одноименного и нижерасположенного корешков.
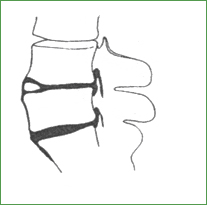
Рис. 18. Обызвествленная передняя грыжа межпозвоночного диска LIV – LV. Абсолютный конституционально-дегенеративный стеноз (переднезадний диаметр поясничного позвоночного канала меньше 8 мм)
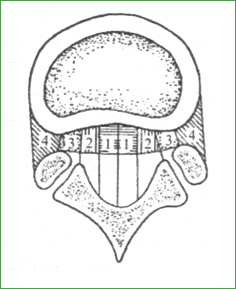
Рис. 19. Классификация заднебоковых грыж межпозвоночных дисков: 1 - медианная; Чисто боковые (фораминальные) грыжи располагаются в межпозвоночном отверстии и ущемляют заключенный в нем корешок, который соответствует нумерации нижерасположенного позвонка в шейном и вышерасположенного в грудном и поясничном отделах позвоночника. Изредка они могут сдавливать крупную переднюю корешковую артерию, что приводит к радикуломиелоишемии вплоть до инфаркта спинного мозга. Специальной проблемой дегенеративных поражений межпозвоночных дисков являются грыжи тел позвонков (грыжи Шморля), которые возникают вследствие внедрения элементов пульпозного ядра в губчатую ткань площадок тел позвонков через дефекты в гиалиновых пластинках в результате их конституциональной неполноценности, дегенерации, под воздействием микротравматизации. Грыжи Шморля чаще всего формируются и проявляются клинически в юношеском возрасте, представляя собой один из признаков спондилодисплазии - болезни Шейерманна - Мау. В этих случаях отмечаются множественные грыжи, кифозирование грудного или уплощение поясничного отдела позвоночника. Локальные формы грыж тел позвонков - следствие остеохондроза или травмы. По расположению в пределах площадки тела позвонка выделяют центральные, передние, боковые и задние грыжи. Центральные и боковые грыжи Шморля не вызывают деформации позвоночника и протекают бессимптомно. Передние грыжи тел позвонков наиболее часто образуются в верхних площадках II и III поясничных позвонков, реже локализуются на нижней поверхности позвонка или на смежных поверхностях соседних позвонков (рис. 20). В 2/3 случаев поражение ограничивается одним позвонком, в 1/4 наблюдений имеются множественные поражения, при этом на других уровнях чаще обнаруживаются центральные грыжи. Множественные и передние грыжи Шморля сопровождаются нарушениями статики и динамики позвоночника, а также хроническим болевым синдромом. Люмбалгия возникает постепенно или провоцируется физической нагрузкой, усиливается в течение дня, в положении сидя и стоя в неудобной позе, уменьшается при отдыхе лежа в постели. Значительно ограничен наклон туловища вперед, сглажены поясничный лордоз и грудной кифоз, умеренно напряжены длинные мышцы спины.
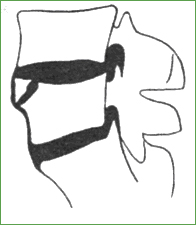
Рис. 20. Передняя грыжа Шморля, отслаивающая верхний угол тела позвонка LV. Комбинированный стеноз поясничного позвоночного канала Диагноз устанавливается с помощью спондилографии, которая выявляет патогномоничную, меняющуюся с возрастом рентгенологическую картину. В возрасте 10 лет определяется костный дефект переднего угла тела позвонка с четким склерозированным краем. На границе с дефектом замыкательная пластинка выступает в сторону диска, окаймляя заднюю границу дефекта, который чаще занимает 1/4 - 1/3) площадки и высоты тела позвонка. У больных 12 - 15 лет дополнительно выявляется обызвествление ядра окостенения апофиза, которое может иметь форму отдельных фрагментов или очага округлой или треугольной формы. В ряде случаев обызвествленный апофиз смещается кпереди и книзу. К 15 - 18 годам определяется утолщение передней продольной связки, слияние апофиза с передней поверхностью тела позвонка, в результате позвонок приобретает удлиненную в переднезаднем направлении клиновидную форму. Передние грыжи тел шейных позвонков также сопровождаются выпрямлением лордоза и проявляются в ряде случаев хронической рецидивирующей цервикалгией в молодом и среднем возрасте. В половине случаев они сочетаются с задними грыжами дисков на этом же уровне. Грудная форма юношеского кифоза с наличием множественных грыж Шморля в большинстве случаев не сопровождается болевыми ощущениями в пораженном отделе позвоночника. Редко встречающиеся задние грыжи тел позвонков могут за счет отслоения задней продольной связки, ее утолщения и обызвествления способствовать развитию стеноза позвоночного канала. Такая ситуация возможна у людей с предсуществующей конституциональной узостью канала на уровне поражения. |